
Pod regulacijom šećerne bolesti tipa 2 podrazumijevamo kontinuirano držanje vrijednosti šećera u krvi unutar vrijednosti između 3,9 i 5,5 mmol/l ili barem što je bliže moguće jer takve vrijednosti ima potpuno zdrava osoba.
Ako vrijednosti šećera u krvi redovito prelaze 8 mmol/l, već to je pokazatelj neprikladne regulacije i preporučuje se nova procjena režima prehrane i/ili terapija farmakološkim proizvodima.
Preuzmite brošure:
Najuobičajenije je da se uspješnost regulacije šećera u krvi procjenjuje vrijednostima glikoliziranog hemoglobina HbA1c.
Preporučuje se mjeriti Hb barem jednom godišnje, a bolje je ako ste u mogućnosti svaka tri mjeseca ili svakih šest mjeseci.
Optimalnom se najčešće smatra vrijednost manja od 5%, a zadovoljavajućom manja od 7%. Hb je u korelaciji s prosječnim vrijednostima šećera u krvi u zadnja tri mjeseca.
Međutim, prosjek može biti i zavaravajuća (varljiva) kategorija. Naime, prosjek može biti jednako dobar u slučaju da osoba sve vrijednosti šećera u krvi ima dobre, kao i ako ima mnogo niskih i visokih šećera u krvi.
Uz to, ne samo da može biti zavaravajući, nego čak NIJE NITI JEDNAK prosječnim vrijednostima šećera u krvi, nego nešto niži. Kao što to zorno prikazuju podaci u tablici:
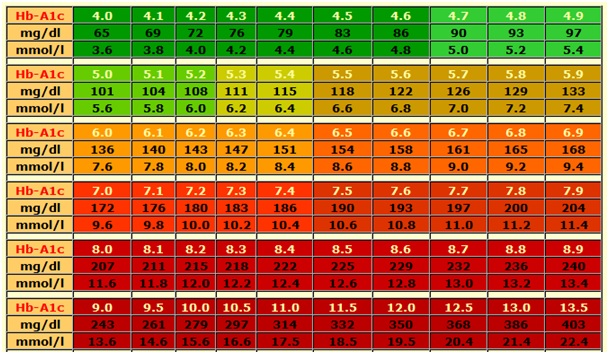
Isto tako, šećer ponekad mora biti povišen čak i 24 sata da bi imao utjecaj na Hb. Znači, može se dogoditi da osoba svakodnevno, nakon svakog obroka ima povišen šećer, ali samo sat do dva, te da ta povišenja uopće ne utječu na Hb.
Također, veći utjecaj na Hb imaju "friška" crvena krvna zrnca nego ona koja su stara tri mjeseca. To znači da će Hb biti niži ako se osoba neposredno prije laboratorijskih testova (5 ‒ 10 dana) pridržava pravila prehrane.
Time, naravno, neće popraviti svoje zdravstveno stanje, nego ga samo malo ''ušminkati'' pred doktorom i samim sobom što nikako nije preporučljivo.
Ukoliko netko vadi krv samo radi pretrage, troši svima i vrijeme i novac. To treba činiti da bi dobio kvalitetan i točan uvid u svoje zdravlje i da bi kasnije poduzeo korake s ciljem poboljšanja svog zdravlja, a ne da zavarava sama sebe.
Sve navedene nedostatke Hb-a kao pokazatelja dobre regulacije šećerne bolesti važno je imati na umu i logički ih usporediti s dnevnikom mjerenja šećera u krvi kako bi se dobila realna slika.
Prvi kućni aparatići za mjerenje šećera u krvi došli su na tržište 70-ih godina prošlog stoljeća u SAD-u. Još i tada, dok su bili veliki i nepraktični, značili su velik obrat u upravljanju dijabetesom.
U međuvremenu su se aparatići uvelike razvili, zahtijevajući minimalnu veličinu kapljice krvi i pokazujući rezultat u nekoliko sekundi. Također su daleko jeftiniji, manji, imaju dodatne funkcije kao što su memorija, pozadinsko svjetlo, integrirana trakica i sl.
Iako je upotreba aparatića omogućila dijabetičarima znatno bolju kontrolu šećera u krvi, radi kompletnog uvida, moramo imati na umu i njihova ograničenja.
Naime, da bi aparatić došao na hrvatsko tržište, u najmanju ruku mora zadovoljavati najnovije ISO standarde.
U slučaju da je šećer u krvi niži od 4,2, odstupanje u izmjerenoj vrijednosti može biti do 15%. Ako je izmjeren šećer u krvi iznad 4,2, odstupanje može biti do 20%.
Uz to, aparatić može "pogriješiti" i odstupiti od ovih smjernica kod maksimalno 5% mjerenja.
Ako pogledamo konkretne primjere, imat ćemo bolji uvid u preciznost aparatića:
Ako je šećer u krvi 3,8 mmol/l, aparatić može pokazati vrijednost od 3,2 mmol/l do 4,3 mmol/l i ponekad (u 1 od 20 mjerenja) izmjeriti vrijednost koja je potpuno izvan ovih granica.
Kako je vrijednost od 3,9 mmol/l donja granica normalnih vrijednosti šećera u krvi, osoba možda neće reagirati niti uzeti glukozu, dok je stvarna vrijednost u krvi zapravo niža i zahtijeva uzimanje glukoze kojom će blago povisiti šećer u krvi.
U slučaju visokog šećera, npr. 19,4 mmol/l, aparatić može pokazati vrijednost u rasponu od 15,6 mmol/l do 23,3 mmol/l.
U sva tri slučaja, ovako visoke vrijednosti zahtijevat će korektivnu akciju s ciljem spuštanja šećera, ali kad je o uzimanju inzulina riječ, osoba će potpuno različito procijeniti koliko joj inzulina treba za ''vrijednost šećera'' 15, 19 ili 23 mmol/l – odnosno potencijalno će pogriješiti.
Pogreške koje možemo sami napraviti kada mjerimo šećer u krvi također utječu na točnost rezultata ‒ na primjer, nedovoljna količina krvi u trakici, prejako i dugotrajno stiskanje prsta kako bismo iscijedili krv, držanje trakica na vlažnom mjestu te upotreba trakica kojima je prošao rok trajanja.
Posebno moramo istaknuti prljave prste, jer iako se dijabetičare obrazuje da bi trebali oprati ruke sapunom svaki put prije mjerenja šećera u krvi, mnogima to ne uđe u naviku.
Određeni farmaceutski proizvodi koje osoba upotrebljava za tretiranje drugih bolesti mogu utjecati na točnost mjerenja, što je potrebno provjeriti s liječnikom. (1)
Ništa od navedenog nije preporuka za izbjegavanje upotrebe aparatića za mjerenja šećera u krvi. Štoviše -
šećer u krvi poželjno je mjeriti onoliko puta koliko je potrebno da se dostignu ciljevi – normalizacija šećera natašte i nakon obroka. To je jedini siguran način za izbjegavanje dijabetičkih komplikacija.
No, neophodno je imati na umu i navedene informacije o preciznosti aparatića.
Na primjer, ako osoba ima subjektivan osjećaj hipoglikemije, koju aparatić ne pokazuje, bolje je vjerovati subjektivnom osjećaju i pojesti 1 ‒ 4 glukozna bombona.
Isto tako, ako aparatić pokazuje vrijednost koja se osobi čini čudnom ili neočekivanom, preporuka je oprati ruke i izmjeriti ponovno koristeći se trakicom iz drugog paketa trakica ili rezervnim aparatićem.
Prava pacijenata, odnosno dijagnostička i medicinska pomagala na koje pacijent ima pravo na teret HZZO-a propisana su Popisom pomagala.
Posljednji aktivan Popis stupio je na snagu 12.8.2015. Svakako je preporučljivo pratiti nove propise na internetskoj stranici HZZO-a ili na stranicama udruga dijabetičara. (2)
Osigurane osobe koje šećernu bolest liječe tabletama ostvaruju pravo na 50 trakica za 6 mjeseci.
Osigurane osobe koje primaju inzulin jednom dnevno ili su na drugoj subkutanoj terapiji za šećernu bolest ostvaruju pravo na 90 komada za 3 mjeseca. Subkutano znači potkožno, dakle uzima se uz pomoć injekcije.
Osigurane osobe koje primaju inzulin dvaput dnevno ostvaruju pravo na 180 komada za 3 mjeseca. Osigurane osobe koje primaju inzulin triput dnevno ostvaruju pravo na 275 komada za 3 mjeseca.
Osigurane osobe koje primaju inzulin više od triput dnevno ostvaruju pravo na najviše 375 komada za 3 mjeseca.
Osigurane osobe ostvaruju pravo na pomagalo isključivo uz predočenje dnevnika mjerenja ili podataka iz softvera samokontrole. Doznake za trakice izdaje doktor opće obiteljske medicine.
Uređaj za mjerenje šećera u krvi osiguranim osobama koji šećernu bolest liječe tabletama predlaže i propisuje izabrani doktor.
Uređaj osiguranim osobama koji primaju inzulin jednom ili više puta dnevno, samo kod prve opskrbe, predlažu specijalist interne medicine ili endokrinolog dijabetolog, a propisuje izabrani doktor. Doktori pacijentu uređaj PREDLAŽU te se svakako preporučuje da pacijent samostalno istraži mogućnosti koje mu stoje na raspolaganju, kao i funkcije koje pojedini aparatići imaju. Trenutačno je na popisu HZZO-a 28 aparatića koji se međusobno razlikuju i, iako HZZO plaća te aparatiće, pacijent ima puno pravo sam odabrati aparatić, uzimajući u obzir njegovu preciznost, dostupnost trakica, lakoću rukovanja aparatićem, potrebnu količinu krvi iz prsta, veličinu zaslona na kojem se rezultat očitava, veličinu i težinu aparatića, glasovno čitanje rezultata (za slijepe i slabovidne) i slično.
Ako dijabetičar dobiva premalo trakica, važno ih je dobro rasporediti. Jedna je od metoda optimalne upotrebe trakica izrada tjednog profila.
Tjedni profil: svaki se dan šećer mjeri u različito vrijeme po točno određenom rasporedu: prvi dan natašte, drugi dan 1,5 sat nakon doručka, treći dan prije ručka, četvrti dan 1,5 sat nakon ručka, peti dan prije večere, šesti dan 1,5 sat nakon večere, sedmi dan tijekom noći ‒ između 2 i 4 sata. Tako se u tjedan dana oblikuje profil šećera u krvi i može se pretpostaviti da su rezultati slični sve dane. Ovakav tjedni profil ima smisla samo za osobe koje svaki dan imaju slične navike, sličnu veličinu i vrijeme obroka te sličnu fizičku aktivnost.
Na temelju takve kompletne slike može se zaključiti u koja je doba dana šećer u krvi lošije reguliran ili koji su obroci neadekvatni, te eventualno promijeniti farmakološke proizvode. U svakom slučaju, takvim se načinom mjerenja dostupne trakice daleko efikasnije raspoređuju u odnosu na nasumično mjerenje u bilo koje doba dana.
Dnevnik samokontrole je bilo koja vrsta prazne bilježnice ili bloka u kojem su već iscrtana polja za unos podataka vezanih za kontrolu šećerne bolesti. U svakom slučaju, da bi dnevnik imao smisla, u njega je potrebno upisivati sljedeće:
Također je važno obilježiti sve vrijednosti koje su neuobičajene. Razmišljanja o tome što je dovelo do visokih ili niskih šećera ‒ to mogu biti razne jake emocije, stresna situacija, svađa, menstrualni ciklus, neadekvatan obrok i sl.
Bitno je redovito analizirati dnevnik i zapisivati pitanja koja se mogu pokušati raspraviti pri sljedećem posjetu doktoru. Samostalno bi se trebalo iz dobivenih vrijednosti šećera u krvi pokušati zaključiti koje aktivnosti ili vrstu hrane valja izbjegavati, odnosno kako prilagoditi život dijabetesu i dijabetes životu.
Trakice za urin dolaze u kutijicama od po 50 komada. Upotrebljavaju se tako da se osoba pomokri na trakicu.
Trakica ima jedno polje koje promijeni boju. Ta se boja na trakici zatim uspoređuje sa skalom koja je nacrtana na kutijici trakica i na taj način se može procijeniti raspon unutar kojeg je trenutna vrijednost šećera u mokraći.
Samo ako je vrijednost šećera u krvi viša od 10 mmol/l po litri, prekomjerne količine glukoze u krvi tijelo će se pokušati riješiti tako da se izluči urinom i to će se pokazati na trakici za urin. Niske razine šećera u krvi nemaju utjecaj na urin, pa trakice ne mogu pokazati hipoglikemiju. Stari indijski liječnici dijabetes su nazivali "medeni urin" jer su već tada primijetili da oboljela osoba izlučuje sladak urin koji je privlačio kukce.
Iako su trakice za urin daleko manje korisne od trakica za mjerenje šećera u krvi, mogu poslužiti za okvirnu orijentaciju.
Prema HZZO-ovom Popisu pomagala od 13. lipnja 2015., sve osigurane osobe koje primaju inzulin jedanput na dan ostvaruju pravo na 50 trakica na godinu. Kod osiguranih osoba koje primaju inzulin dva i više puta na dan djeca do 7 godina ostvaruju do 300 trakica na godinu, osiguranici od 7 do 18 godina do 200 trakica na godinu, osigurane osobe starije od 18 godina do 50 trakica na godinu. Osigurane osobe na peroralnoj terapiji antidijabeticima ne ostvaruju pravo na trakice.
Narukvica je dijabetičko pomagalo koje prema našim saznanjima nije niti dostupno, niti u čestoj upotrebi u Hrvatskoj.
Na Internetu je možete pronaći pod nazivima kao što su Hypolarm, Nighttime sweat alarm, Sleep Sentry Monitor i slično.
Na tržištu postoji više vrsta ovog uređaja, različitih cijena i kvalitete.
Dosta je popularan za starije i nemoćnije osobe s dijabetesom tipa 2, na primjer u Njemačkoj.
Njegova funkcija nije mjerenje šećera u krvi, već služi kao pomagalo za detektiranje noćnih hipoglikemija. Osobe koje su na inzulinu i tabletama koje potiču proizvodnju inzulina u gušterači mogu doživjeti hipoglikemije. Ukoliko osoba slabije subjektivno osjeća hipoglikemije ili se teško budi po noći kada joj u snu padne šećer, može si pomoći ovakvim uređajem.Uređaj izgleda slično kao sat i tako se nosi. Ne detektira samu hipoglikemiju jer nema doticaj s krvlju, nego detektira (jedino) dva tipična simptoma hipoglikemije – znojenje na koži i pad temperature kože. Kada detektira jedan od tih simptoma, budi osobu zvučnim alarmom i vibracijom. Osim troška kupnje uređaja, jedini kasniji dodatni trošak je kupnja baterija. (q)
Iako na vrijednosti šećera u krvi utječu hormoni, stres, fizička aktivnost, aktivnosti jetre ‒ primarni je čimbenik hrana.
Hrana je istovremeno čimbenik koji je u potpunosti pod našom kontrolom i to je velika prednost za kontrolu GUK-a koje moramo biti svjesni.
Iako će većina od nas reći da se raznoliko hrani, postoje samo tri vrste makronutrijenata od kojih se hrana sastoji: ugljikohidrati, masti i proteini. Bjelančevina je drugo ime za protein, a lipidi za masti. Makronutrijenti su glavni izvor energije i gradivnog materijala za čovjeka.
Ovo je vrlo jednostavno zapamtiti ‒ ne postoji četvrta kategorija makronutrijenata. To su različite forme energetske vrijednosti.
Hrana još sadrži veliku količinu različitih mikronutrijenata. Mikronutrijenti (vitamini, minerali i dr.) su vrlo važni, ali nisu tema dijabetičke priče ‒ barem ne ključna tema.
Ne zaboravite da i hrana i piće imaju i makronutrijente i mikronutrijente. Jedino piće koje nema energetsku vrijednost jest voda.
Katabolizam podrazumijeva skup biokemijskih reakcija u kojima se složeni kemijski spojevi razgrađuju u jednostavnije, oslobađajući tako u većini slučajeva kemijsku energiju i u određenoj mjeri toplinsku energiju.
Energetski katabolizam hrane (u prvoj fazi) jest razgradnja makromolekula koje su najčešće polimeri, u male molekule od kojih su sastavljene (monomeri).
Masti se razgrađuju u masne kiseline i glicerol. Bjelančevine se razgrađuju u aminokiseline. Ugljikohidrati se razgrađuju u glukozu.
Metabolizam masti, bjelančevina i aminokiselina, kao i metabolizam ugljikohidrata, složeni su metabolizmi, ali očito je da dijabetičari prvenstveno imaju poremećaj metabolizma ugljikohidrata (UH).
Kod prepoznavanja glavnih skupina hrane najlakše je prepoznati grupe koje su samo masti ili samo bjelančevine.
Tipične su bjelančevine meso, riba i jaja, a masti sve vrste ulja i masnoća. Sve što nam od hrane preostaje, a očito je da nisu bjelančevine ili masnoće, najvjerojatnije su ugljikohidrati.
Dio namirnica u potpunosti pripada u jednu kategoriju, ali većina je kombinacija različitih makronutrijenata i svrstavamo ih u kategoriju dominantnih makronutrijenata.
Tako, na primjer, mlijeko koje je inače cjelovita hrana za dojenče ili mladunče, ima i proteina i masti i ugljikohidrata. Ali proteina i masti ima u jednakom omjeru, a UH nešto više, pa mlijeko svrstavamo u kategoriju UH.
Meso je na primjer kombinacija bjelančevina i masnoća, dok ugljikohidrata u mesu nema uopće. Ali bjelančevina ima više nego masnoća, pa meso svrstavamo u kategoriju bjelančevina.
Orašasti plodovi pretežno su masnoće iako sadrže i proteine i ugljikohidrate.
Ugljikohidrati, kao i ostali makronutrijenti, ne mogu se u potpunosti izbaciti iz prehrane zbog mikronutrijenata koje te namirnice također sadrže, ali dijabetičari prvenstveno moraju obratiti posebnu pozornost na ugljikohidrate .
Kako bi konzumirali određen udio UH te istovremeno smanjili opterećenje na gušteraču, preporučuju se namirnice sa što manjom količinom UH. Oni se nazivaju još i neškrobni ugljikohidrati ili, na engleskom, "low carbs". A izbjegavati ili ograničavati visokoškrobne ugljikohidrate, koji se nazivaju još i "high carbs" te ugljikohidrati s visokim glikemijskim indeksom.
Ukratko, na sljedećem plakatu je prikazano što uopće ne jesti ili jesti minimalno - crvenom bojom, što umjereno jesti - narančastom bojom, a što jesti više, odnosno po želji - zelenom bojom.
Ovaj prikaz svakako ispišite i pričvrstite na hladnjak, u početku će vam pomoći da se lakše snalazite kad je riječ o kategorijama hrane.
Najlakše je ispisati tako da se klikne prvo na sliku, slika se otvori sama u ekranu i desna tipka miša, pa ''ispis'' ili ''print''.
Zapakirana, odnosno "dućanska" hrana u Hrvatskoj po propisima mora imati naznačenu količinu ugljikohidrata na deklaraciji, zbog čega ne moramo procjenjivati, nego možemo biti sigurni u količine. Svi su UH na etiketi relevantni, ne samo šećeri.
Mnogi proizvodi iz dućana imaju dodanog šećera ili brašna, čak i oni za koje na prvi pogled ne bismo to pretpostavili, kao što je, na primjer, kečap ili juha iz vrećice.
Uvijek je potrebno pogledati težinu proizvoda, jer nutritivne vrijednosti često nisu izražene na razini paketa, nego na 100 grama proizvoda. Natpisi kao što su: "smanjen GI", "nema dodanog šećera", "prirodni šećer", "sadrži steviju", "pogodno za dijabetičare" i slično su nebitni. Prvo pitanje koje se uvijek postavlja jest koliko neka hrana ima UH. Sva su druga pitanja manje važna.
Osnovna jedinica za računanje i uspoređivanje ugljikohidrata jest 15 g, toliko ima jedna kriška kruha. Tako, za usporedbu, jedan krumpir srednje veličine jednak je kriški kruha, kao i jedna velika žlica tjestenine, jedna velika žlica riže, žlica brašna i žlica šećera.
Kada odredite količinu ugljikohidrata na hrani koju planirate pojesti, uvijek je prije toga "prevedite" u kriške kruha i zadržite se na maksimalno jednoj "kriški kruha" po obroku. Ponekad si priuštite do dvije ''kriške kruha''.
Sva pića osim vode, nezaslađenih čajeva i limunade imaju određenu količinu UH. Tako, na primjer, jedna litra cijeđenog soka od jabuke ima 120 ‒ 150 g UH, što odgovara 10 kriški kruha.
Proizvodi za koje biste na prvi pogled pomislili da su pogodni za dijabetičare, također često imaju solidnu količinu UH. Mala vrećica štapića ima oko 37 g UH (dvije i pol kriške kruha), čips od jabuke oko 47 g UH (3 kriške kruha), čokolada bez šećera oko 52 g UH (3,5 kriške kruha).
Iako je lakše sa ''dućanskim'' proizvodima, uz malo prakse može se vrlo brzo naučiti procjenjivati količina UH i u proizvodima koji na sebi nemaju deklaraciju. Na primjer postoje tabele na Internetu, kao i knjižice u kojima su navedeni ovi podaci.
Sva hrana koja u sebi sadrži UH (voće, povrće, mlijeko, vrhnje . . .) utječe na razinu šećera u krvi, ali dominantan utjecaj ima hrana u grupi visokoškrobnih ugljikohidrata označena crvenom slovima.
Doručak: kajgana sa svježim sirom (količina po volji), 1 kriška kvalitetnog kruha (količina ograničena), zelena salata začinjena maslinovim ili bučinim uljem (količina po volji)
Ručak: kuhano ili pečeno meso po izboru (količina po volji), kuhane ili pečene tikvice začinjene maslinovim ili bučinim uljem (količina po volji), 1 krumpir srednje veličine (količina ograničena), salata od kupusa (količina po volji)
Večera: salata od povrća po volji pomiješana s komadićima hladnog mesa od ručka ili tunjevine, začinjena po želji i prelivena maslinovim ili bučinim uljem (količina po volji)
Međuobroci: samo ako ste gladni, nije obavezno! Kava s vrhnjem, šaka orašastih plodova, par kriški sira ili jedna voćka.
Nije potrebno previše komplicirati s jelovnicima i uvođenjem namirnica koje inače ne jedete. Dovoljno je da iz svojega standardnog jelovnika izuzmete ili minimalizirate visokoškrobne ugljikohidrate, a da ne biste ostali gladni, povećate količinu povrća, mesa i kvalitetnih masnoća.
Obratite pažnju da je na ovom primjeru u večeri potpuno izostavljena namirnica iz kategorije visokoškrobnih UH (nema ni kruha, ni krumpira ni tjestenine). To nije obveza, nego samo pokazatelj da neki obrok može biti u potpunosti bez visokoškrobnih UH. Ali važno je imati na umu ako uzimate tabletu za spuštanje šećera prije večere, da vam za takvu večeru tableta možda uopće neće trebati. Odnosno ako ju uzmete da će vam potencijalno sniziti šećer u krvi kojeg uopće ne treba snižavati, jer bi tako i tako ostao dobar.
Našem je podneblju primjerena, na primjer, mediteranska dijeta, koja se temelji na zelenom lisnatom povrću, ribi i kvalitetnom ulju kao što je maslinovo ‒ za razliku od moderne gradske dijete koja, nažalost, postaje sve uobičajenija i u našoj zemlji. Brza hrana, pekarski proizvodi, visokoenergetske čokoladice, gazirani sokovi potpuno su neadekvatni za dijabetičara, kao i za zdravu osobu koja želi ostati zdrava.
Od zamjena za šećer preporučujemo zelenu steviju. Stevija je prirodni zaslađivač koji nema djelovanje na šećer u krvi i nije štetan.
Dapače, biljka stevija je ljekovita, odavno je poznato njezino antibakterijsko, protuupalno, pa čak i antikancerogeno djelovanje. Porijeklom je iz Južne Amerike.
U većini zapadnih zemalja stevija je do nedavno bila sabotirana i proglašena zabranjenom biljkom zbog interesa velikih multinacionalnih kompanija, koje profitiraju na umjetnim zaslađivačima i šećeru. Interesantno je da su u Japanu, upravo suprotno, zabranjena sva sintetička sladila i da se koristi samo stevija.
Može se kupiti u raznim oblicima: zeleni prah, bijeli prah, tabletice i tekućina. Zeleni prah je osušeno (cijelo) lišće stevije koje je 30-40 puta slađe od šećera. Od ovog praha može se napraviti tekući koncentrat, tako da se 10 g praha u filter vrećici prelije 1 litrom kipuće vode i ostavi stajati 30 minuta. Ohlađeni tekući koncentrat čuva se u hladnjaku i koristi kao sredstvo za zaslađivanje.
Bijeli prah je ekstrakt glikozida koji se nalaze u lišću stevije i koji biljci daju sladak okus. Svakako kod kupovine pročitajte da li je u proizvodu dodano još nešto osim stevije.
Većinom ljudi kada steviju probaju, osjećaju nedostatak punine okusa koju daje bijeli šećer, što se može malo ublažiti kombiniranjem s vanilijom, cimetom, ribanom limunovom ili narančinom koricom ili limunovim sokom. (ćž)
Dijabetičari uza sebe uvijek moraju imati paketić glukoznih bombona!
Ponavljamo, to se odnosi samo na dijabetičare koji koriste farmakološke proizvode za snižavanje šećera u krvi. Dijabetičari koji se reguliraju samo prehranom, imaju problema samo sa povišenim razinama šećera u krvi, te nemaju problema sa niskim razinama šećera u krvi odnosno hipoglikemijom.
Ako se osobi dogodi pad šećera u krvi, ključno je podići razinu šećera u krvi što je prije moguće, a za to je logično najbolja upravo glukoza.
Na hrvatskom tržištu ima nekoliko vrsta glukoznih bombona. Na etiketi može pisati i dekstroza, Traubenzucker, te grožđani šećer. To su bomboni koji se otapaju čim ih stavite u usta i zagrizete.
Mogu se kupiti u nekim ljekarnama, Lidl-u i DM-u. Za dizanje šećera u krvi kod blage hipoglikemije potrebno je 2 ‒ 4, a kod teških hipoglikemija do 8 bombončića.
Većinom su to bomboni veličine kovanice od 50 lipa i imaju oko 2 g ugljikohidrata.
Hipoglikemije su uobičajen pratilac šećerne bolesti ukoliko osoba koristi farmaceutski proizvod za snižavanje šećera u krvi. Tako da Vas svakako upućujemo da pozorno pročitate odlomak o hipoglikemiji, odnosno niskoj razini šećera u krvi.
Tjelovježba ima velik utjecaj na smanjenje inzulinske rezistencije kao i smanjenje potreba organizma za inzulinom. Jedno i drugo je iznimno važno za regulaciju šećera.
Laički rečeno, vježbanje spušta šećer.
Inzulinska rezistencija u izravnoj je korelaciji s količinom masnog tkiva u području trbuha. Što je veći omjer masnog tkiva na trbuhu u odnosu na mišićno tkivo, inzulinska rezistencija je vjerojatnija.
Kako osoba povećava količinu mišićnog tkiva, tako je potreba za proizvodnjom inzulina ili za uzimanjem inzulina iz šprice manja. Što je manje inzulina potrebno, to će tijelo manje proizvoditi masno tkivo, jer
inzulin je prvenstveno hormon debljanja.
Zato tjelovježba ima dvostruki pozitivan učinak.
Korisnost tjelovježbe očituje se i u povećanom izlučivanju endorfina. Endorfin je neurotransmiter, svojevrstan pozitivan organski opijat, koji ima pozitivan utjecaj na poboljšanje emotivnog stanja, smanjenje bolova i depresivnosti te na žudnju za prejedanjem.
Nažalost, dijabetičari najčešće već imaju smanjeno izlučivanje endorfina i, time, skloniji su "crnom gledanju na stvarnost" kao i prejedanju.
Kada se osoba bavi bilo kakvom vrstom tjelovježbe na svježem zraku, to će imati veliki doprinos njenom psihičkom i fizičkom boljitku.
Kod samog procesa intenzivnije tjelovježbe (ne lagane šetnje) dijabetičarima tipa 2 šećer najprije zna porasti. Aktivacija mišića daje tijelu signal da mu je potrebna dodatna energija i otpustit će je iz jetre.
U jetri se inače nalazi zaliha energije u obliku glikogena, koja se može, u slučaju potrebe, iznimno brzo vratiti u krv u obliku glukoze. No, kod većine dijabetičara tipa 2, ako u trenutku počinjanja tjelovježbe šećer već nije povišen (iznad 10 mmol/l), tijelo će s malim zakašnjenjem uspjeti izlučiti relativno malu dodatnu količinu inzulina koja će ga spustiti, a i mišići će jedan dio potrošiti.
Zato se preporučuje da tjelovježba, odnosno fizički napor, ne bude snažan i kratkotrajan.
Bolji je dugotrajniji fizički napor, recimo više od pola sata, koji može ali i ne mora biti naporan. Tako je malo brže hodanje, koje možemo relativno jednostavno uklopiti u svoju dnevnu rutinu, sasvim zadovoljavajuće, pogotovo ako traje preko pola sata. Znači bolje je prehodati dvije tramvajske stanice nego potrčati za tramvajem.
S vremenom se u rutinu mogu ubaciti i vježbe koje zahtijevaju veći napor. Potrebno je imati na umu da je moguć povećan rizik od srčanog ili moždanog udara kod iznimno velikih fizičkih napora.
Iz svega ovoga možemo zaključiti da je tjelovježba obvezna za sve dijabetičare i osobe u preddijabetičkom stanju, iako je potrebno voditi računa o mogućim negativnim nuspojavama.
Za osobe koje su na inzulinu ili na lijekovima koji snižavaju šećer u krvi zbog tjelovježbe šećer u krvi može pasti ispod normalne razine. Dakle, iako to malo komplicira provođenje tjelovježbe u odnosu na potpuno zdrave osobe, uz malo prakse, osoba bi trebala naučiti pojesti glukozne bombone već na prvi osjećaj slabosti ili smanjiti količinu farmaceutskih proizvoda prije planirane tjelovježbe.
Također, veća je vjerojatnost nego kod mlade i zdrave populacije da se dogode ozljede te je iznimno važno voditi brigu da se čovjek tjelovježbom ne ugrožava, nego da se vrsta aktivnosti prilagodi ponaosob.
Osobe na inzulinu obvezno moraju izmjeriti šećer prije i poslije tjelovježbe, te za vrijeme tjelovježbe ako je dugotrajnija od 1,5 h.
Ako osoba promjenom načina života (prehrana i fizička aktivnost) ipak ne uspije vrijednosti šećera u krvi dovesti do normalne razine, sljedeći su korak oralni antidijabetici, odnosno tablete koje utječu na smanjenje šećera u krvi.
Nakon toga, pacijentima koji ne uspijevaju postići adekvatnu regulaciju oralnim antidijabeticima, u terapiju se uvode GLP, oralni GLP, DPP, DPP4, SGLT2 i/ili inzulin.
Što su GLP lijekovi za dijabetes i kako mogu pomoći vašem srcu?
Prema trenutnim hrvatskim smjernicama, ako je GUK natašte ≥6,6 mmol/L; GUK poslije obroka (postprandijalno) ≥7,8 mmol/L i/ili HbA1C ≥6,5% nakon 3-6 mjeseci terapije tabletama, može se uvesti inzulin.
Kažemo da ''može'' zato što dijabetolog razmatra ne samo postizanje ciljnih vrijednosti šećera u krvi, nego i druge bolesti od kojih osoba može patiti, njegovo psihološko stanje i godine starosti, te prema tome donosi odluke.
Tako na primjer prema nekim mišljenjima u literaturi, čim osobi vrijednosti šećera u krvi počnu prelaziti 17 mmol/l, u bilo kojem trenutku tijekom dana, toj osobi je već tada neophodan farmaceutski inzulin.
GLP i DPP su skupina farmakoloških proizvoda koji su registrirani za tretiranje dijabetesa, iako prvenstveno utječu na problem pretilosti.
Inzulin je farmaceutski hormon koji se ubrizgava potkožno injekcijom ili penom. Kod zdravih osoba inzulin izlučuje gušterača i njegova primarna funkcija je snižavanje šećera u krvi.
Pen je svojevrsna poluautomatska injekcija koja nalikuje na nalivpero. U mehanizam pena se umeću direktno ampule inzulina i na pen se pričvršćuje mali nastavak u obliku igle. Na penu se namješta potrebna količina inzulina, iglica se umeće pod kožu i inzulin se otpušta pritiskom na vrh pena.
Općenito, tablete možemo podijeliti prema njihovom djelovanju u tri kategorije, od kojih je metformin kod najvećeg broja doktora prvi izbor:
Osobe koje imaju povišen šećer u krvi imaju poremećaj na jednom od dva fronta ili na oba istovremeno:
To ćete na laboratorijskom nalazu vidjeti kao aktivnost beta stanica i/ili c-peptid (rad gušterače) i periferna osjetljivost na inzulin i/ili indeks inzulinske rezistencije (inzulinska rezistencija stanica). Ove vrijednosti nisu laboratorijski izmjerene, nego izračunate iz odnosa glukoze i inzulina u krvi.
Osobama kojima gušterača još uvijek dobro radi, mogu biti dovoljne za regulaciju samo tablete iz prve kategorije.
Osobama čija gušterača radi slabije vjerojatnije će biti potrebna prva i druga skupina tableta. Inzulinski senzibilizatori daju se najčešće prije obroka da bi smanjili povišenje šećera u krvi nakon obroka ili navečer (metformin s vremenskim otpuštanjem te nakon buđenja. Ako se upotrebljavaju jedino oni, do hipoglikemije neće doći. Mimetik inzulina efikasniji je za osobe kojima je šećer u krvi povišen cijeli dan, a ne samo nakon obroka.
Tablete kao što su sulfonilureje, koje forsiraju gušteraču da proizvodi više inzulina, nakon nekoliko godina iscrpljuju gušteraču u tolikoj mjeri da ona s vremenom proizvodi sve manje inzulina. Pacijent tada više nema drugu opciju nego početi upotrebljavati inzulin iz šprice (pena). Prema nekim studijama, sulfonilureje su također pokazale povišenje stope mortaliteta raznih uzroka, uključujući srčani udar i rak. (4)
Osim toga, normalizacija šećera u krvi, promjenom prehrane i smanjenjem inzulinske rezistencije, omogućava oporavak čak i djelomično oštećenim stanicama gušterače, pa je uzimanje sredstva koje uzrokuje nova oštećenja gušterače zapravo kontraproduktivno.
U kategoriju tableta koje povećavaju osjetljivost stanica na inzulin spadaju metformin i pioglitazon. Nazivi tableta metformina, naprimjer, jesu Glucophage, Gluformin, Aglurab, Belformin, Meglucon, Siofor i dr. Svakako pročitajte detalje o njima na stranicama ALMP-a ili na uputi koja se nalazi uz tablete. (7)
Pioglitazon tablete, npr., jesu Pioglitazon Pliva i Pio 15. (z)
Povećavanjem osjetljivosti stanica na inzulin dobivaju se dva pozitivna efekta: snižava se šećer u krvi jer postojeći inzulin stanica bolje iskorištava (dakle gušterača ne treba proizvoditi dodatne količine) i stanica istovremeno bolje iskoristi i glukozu koja više ne ostaje u krvi. No, isto tako, smanjenjem inzulina u krvi smanjuje se utjecaj inzulina na glad i efekt debljanja koji inzulin ima.
Inzulin je primarni hormon debljanja. Metformin je također pokazao pozitivan učinak na smanjenje glukoze koju proizvodi jetra (neovisno o glukozi iz hrane).
ALA, odnosno alfa-lipoična kiselina efikasna je kao dodatna pomoć u regulaciji razina šećera u krvi. (9)
R-ALA je stabilnija i jača od ALA-e, a potencijal je dodatno povećan kada se uzima u kombinaciji s uljem noćurka (Oenothera biennis L.). Ulje se prirodno nalazi u sjemenu žutog noćurka, jednim od najbogatijih izvora GLA-e (gama-linoleinske kiseline) i LA-e (linoleinske kiseline). LA spada među esencijalne (bez kojih organizam ne može živjeti) aminokiseline, što znači da ju je nužno unositi hranom. ALA se u Hrvatskoj ne može dobiti na račun HZZO-a, iako postoje neke vrste koje se u apotekama mogu dobiti samo uz "bijeli recept".
Dakle, riječ je o receptu uz koji farmakološki proizvod morate sami platiti. Uz to što je R-ALA mimetik inzulina (tvar koja oponaša inzulin), jedan je od moćnijih antioksidansa na tržištu koji smanjuje kardiovaskularne rizike te mogućnost razvijanja neuropatije (oštećenje živaca), tako što utječe na glikozilaciju i glikaciju proteina (vezanje glukoze i proteina, odn. proces koji je direktan uzročnik dijabetičkih komplikacija).
Preporuka na primjer dr. Bernsteina jest uzimati 2 puta po 100 mg R-ALA-e s 500 mg ulja noćurka. U pakovanjima različitih proizvođača kapsule su različitih gramaža, pa je na to potrebno obratiti pozornost pri kupnji i konzumaciji.
Dakle, ukratko: na raspolaganju nam je zapravo mali broj farmaceutskih proizvoda za snižavanje šećera u krvi ako izuzmemo sulfonilureje (tablete koje su stvarni spuštači šećera u krvi odnosno inzulinski sekretagozi), iako se na početku laicima taj dio čini previše kompliciran.
Zato nije potrebno zamarati se imenom farmakološkog proizvoda, dovoljno je pogledati njihov generički naziv.
Kao i svi drugi, i ovi farmakološki proizvodi imaju svoje nedostatke koje je potrebno imati na umu.
R-ALA-u i ulje noćurka morate sami plaćati i troškovi su relativno visoki. Ovi se pripravci u malo kojoj zemlji mogu dobiti preko službenog zdravstvenog osiguranja (Njemačka, naprimjer), a mi smo često naviknuti na male ili nikakve financijske izdatke za svoje zdravlje, tako da ćemo često pristati samo na ono što je trenutačno besplatno, ne odvagujući detaljno razloge za takvu odluku i protiv nje.
Metformin često uzrokuje probavne smetnje poput mučnine, proljeva, čak i bolova u želucu, a ponekad i vrtoglavicu. No, ove smetnje često s vremenom prestaju.
Metformin također smanjuje količinu B12 vitamina, koji je potrebno nadomjestiti.
Najopasnija moguća nuspojava metformina jest laktoacidoza. (8) Laktoacidoza može uzrokovati smrt, pogotovo kod osoba koje imaju oslabljene bubrege, jer se tvar izlučuje iz tijela putem bubrežne funkcije. No na sreću, događa se rijetko.
Pioglitazon kod nekih ljudi može uzrokovati zadržavanje tekućine u tijelu. Ako se to počne događati (lokalno ili na cijelom tijelu), ne bi se više trebao upotrebljavati. Tijelo ga ne tolerira dovoljno dobro u kombinaciji s većinom drugih farmakoloških proizvoda kao što su antidepresivi, antibiotici i drugi, pa se ni u tom slučaju ne bi trebali upotrebljavati. Isto tako, ne bi ga trebali upotrebljavati ljudi koji imaju bilo kakva oštećenja pluća, srca, bubrega i jetre.
U čak 10 od 100 slučajeva moguće je zatajenje srca kada se upotrebljava pioglitazon u kombinaciji s inzulinom. (đ)
Alfa-glukozidaza i amilaza enzimi su koji pomažu u razgradnji ugljikohidrata.
Ako na umjetan način smanjimo njihovu količinu, dio ugljikohidrata koji osoba konzumira izaći će iz tijela neprobavljen.
Generičko ime takvog farmakološkog proizvoda je akarboza. Tablete se prodaju pod imenom npr. Glucobay (e).
Iz osobnih iskustava čujemo da im je jako česta bezopasna, neugodna nuspojava plinovi, pa ih ljudi znaju nazivati i nadimkom ''prdobej''.
Ipak, preporučuje se smanjiti unos ugljikohidrata, a ne jesti ono što organizmu šteti (u ovom slučaju ugljikohidrati), a onda pokušati to ispraviti tako da prisiljavamo tijelo da ih samo djelomično uspijeva probaviti.
Beta-stanice gušterače proizvode i hormon amilin.
Amilin daje čovjeku osjećaj sitosti.
Drugi hormon, inkretin, kojeg izlučuje probavni sustav, daje znak gušterači da izluči amilin koji mozgu šalje informaciju o sitosti tj. da ste upravo pojeli dovoljnu količinu hrane, jer naravno, crijeva su ta koja znaju da ste upravo pojeli dovoljnu količinu hrane.
Kako je dijabetičarima oslabljena funkcija beta-stanica, često ne proizvode ni dovoljno amilina, pa nakon dovoljno obilnog obroka i dalje osjećaju glad.
To im otežava da prestanu jesti, odnosno povećava vjerojatnost da će se prejesti ili da će cijeli dan imati potrebu nešto grickati.
Skupina farmakoloških proizvoda koji su registrirani za tretiranje dijabetesa, ali zapravo utječu na ovaj problem nazivaju se mimetici inkretina.
Razlikujemo tri kategorije s različitim načinom djelovanja:
Analozi amilina (pramlintidi) nisu dostupni u Hrvatskoj. Kao što sam naziv govori, to je supstancija slična hormonu sitosti, koju proizvodi zdrava gušterača.
GLP je kratica za "glucagon-like peptide".
To je hormon koji izlučuje probavni sustav (crijeva) čiji je zadatak da "kaže" gušterači da izluči amilin, inzulin i/ili glukagon. Ako organizam izluči amilin, osoba osjeća sitost i poticaj da prestane jesti.
Bez hormona amilina, iako se krivnja za pretile osobe često prebacuje na njihove negativne ljudske osobine, teško je procijeniti kada treba i kada ne treba jesti. Odnosno osoba cijelo vrijeme osjeća manju ili veću glad.
GLP-1 analozi se ne mogu uzimati na usta zbog toga što prestaju biti djelotvorni kada dođu u doticaj s kiselinom u želucu, tako da za sada postoje samo GLP-1 analozi u injekcijama:
Agonisti GLP-1 receptora djeluju na veći broj poremećaja nego ijedna druga terapija za dijabetes. Poboljšavaju funkciju beta stanica gušterače, inhibiraju lučenje glukagona iz alfa stanica pri povišenoj glikemiji, zbog nižih razina glukagona može se smanjiti proizvodnja glukoze u jetri, te smanjuju unos energije i glad putem receptora u mozgu.
Prema nekim mišljenjima upotrebu GLP-1 se preporučuje uvesti već nakon što se kod osobe ne postigne zadovoljavajuća regulacija uz pomoć metformina.
Tako na primjer, Izjava o stajalištu ADA/EASD (ADA - Američko udruženje za dijabetes, EASD - Europsko udruženje za ispitivanje dijabetesa) preporučuje uporabu agonista GLP-1 receptora odmah nakon metformina.
DPP-4 je skraćenica za enzim koji zaustavlja djelovanje GLP-a.
Dakle, "DPP-4 inhibitor" inhibira, odnosno zaustavlja djelovanje DPP-a, koji onda ne može utjecati na smanjenje GLP-a koji tijelo proizvodi.
Tako u tijelu ima više GLP-a, koji pak potiče stvaranje više amilina u tijelu, a amilin omogućava osjećaj sitosti.
Osoba očigledno ne može upotrebljavati DPP inhibitor ako organizam ne izlučuje GLP ‒ tada mora uzimati egzogeni GLP.
Tablete se zovu Janumet i one su zapravo kombinacija dvije komponente sitagliptina, koji je DPP-4 inhibitor, i već spomenutog metforminklorida, koji potiče osjetljivost stanica na inzulin. (5)
Trošak Janumeta, trenutno HZZO pokriva samo djelomično i trenutno se nadoplaćuje 104 kune.
I DPP-4 inhibitori i GLP-1 receptor agonisti usporavaju pražnjenje želuca, što može uzrokovati razne probavne smetnje, kao što su mučnina, zatvor, bolovi u trbuhu i proljev.
Ovi se efekti mogu smanjiti nakon razdoblja privikavanja, i to najbrže i najlakše ako su doze relativno male.
Ako osoba već ima značajnu gastroparezu (otežano pražnjenje želuca), ne bi ih trebala upotrebljavati.
Ova skupina farmakoloških proizvoda ima vrlo visoku stopu djelovanja, odnosno kod velikog broja ljudi uistinu djeluje.
Doduše, vrlo su skupi i HZZO ih zasad pokriva, te se nadamo da će uspijevati i dalje.